Troubles de la déglutition après extubation et trachéotomie
La pandémie de COVID-19 en cours au niveau mondial entraîne une augmentation très importante du nombre de patients en réanimation. En effet, ce virus peut conduire à des détresses respiratoires graves nécessitant une aide artificielle à la ventilation, par une intubation et/ou une trachéotomie. Ces actes invasifs ne sont pas sans conséquences pour le malade et peuvent conduire à des troubles de la déglutition, altérant la capacité du patient à se nourrir.
Le rôle de la déglutition est fondamental dans la nutrition. Son rôle premier est de protéger les voies respiratoires pendant et en dehors de l’acte de nutrition. Une déglutition efficace permet, par ses mécanismes réflexes, d’éliminer la salive ainsi que les sécrétions rhinopharyngées et trachéales.
L’enchaînement de la séquence de déglutition comprend plusieurs temps, de la phase buccale à la phase œsophagienne. Cela nécessite une fonctionnalité parfaite de tous les organes concernés (lèvres, langue, muscles du larynx et du pharynx).
La mise en place d’une aide externe à la ventilation, intubation ou trachéotomie, aura forcément des incidences sur le mécanisme de déglutition et pourra conduire à des dysphagies (trouble de la déglutition).
Troubles de la déglutition post extubation
L’intubation consiste à introduire une sonde d’intubation dans le larynx du patient positionné en décubitus dorsal, en extension cervicale. On considère qu’une intubation est prolongée et à risque d’entraîner des séquelles quand elle dure plus de 48h. Or la durée moyenne de séjour en réanimation dans le cas du COVID-19 est estimée à 14 jours.
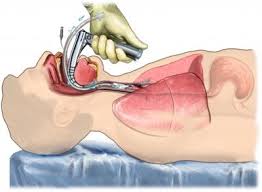
Les conséquences d’une intubation prolongée sont de plusieurs types :
La plus courante est la présence d’un œdème laryngé qui se résorbera spontanément ou à l’aide d’anti inflammatoires. Une ulcération de la muqueuse peut également être relevée au niveau glottique. Les conséquences les plus délétères concernant la déglutition sont les luxations des cartilages aryténoïdes (notamment quand l’intubation a été faite en urgence) et les ankyloses crico-aryténoïdiennes : une immobilité laryngée causera des difficultés à déglutir en empêchant l’ascension du larynx.
Il peut être relevé plus rarement une atteinte des nerfs X (nerf vague) et XII (hypoglosse) qui entraînera une paralysie récurrentielle ainsi qu’une déviation linguale du côté lésé : il s’agit du syndrome de Tapia. La mobilité linguale déficiente conduit à des difficultés de mastication et donc de formation correcte du bol alimentaire, et la paralysie d’une corde vocale, notamment en ouverture, provoquée par la lésion du X empêche une bonne pression sous-glottique nécessaire aux mécanismes de protection des voies aériennes.
Par ailleurs, à côté de ces lésions qui touchent la mobilité du larynx et des cordes vocales, des dysphagies peuvent être causées par d’autres facteurs liés à la prise en charge en réanimation comme une proprioception altérée, des désordres cognitifs, un déclenchement tardif du réflexe de déglutition, une toux moins présente voire absente, une neuromyopathie, une atrophie musculaire…
Si le patient présente des difficultés à se nourrir (douleurs, fausses routes, toux…) plus de 48h après l’extubation, un bilan ORL est fortement conseillé ainsi qu’un bilan orthophonique. Il s’agira alors, par la rééducation orthophonique, de travailler à l’aide de différents moyens pour redonner au pharynx et au larynx leur entière fonctionnalité, cela afin d’enchaîner la séquence de déglutition en toute sécurité pour les voies aériennes.
Troubles de la déglutition post trachéotomie
La trachéotomie consiste en la création d’une ouverture dans la trachée entre le deuxième et le troisième anneau trachéal. Une canule est insérée dans cette ouverture pour diminuer l’effort demandé pour la respiration en court-circuitant les voies respiratoires hautes. De manière générale, en présence d’une détresse respiratoire, l’intubation est effectuée en première intention pour sevrer rapidement le patient de la ventilation. Dans le cas actuel de COVID-19, il est établi que le sevrage respiratoire est long et difficile, et le recours à la trachéotomie peut intervenir plus tôt que pour d’autres pathologies. L’avantage de la trachéotomie pour le patient est le maintien de la possibilité de s’exprimer oralement et le retour à l’alimentation normale pouvant intervenir plus tôt.
Toutefois, les risques de développer une dysphagie en raison d’une trachéotomie existent également particulièrement lors du sevrage de la trachéotomie. La rééducation orthophonique permet de limiter les cas de fausses routes ou d’inhalation de stases salivaires (placées au-dessus du ballonnet de la canule notamment). Le sevrage de la trachéotomie doit être progressif et sous contrôle d’un orthophoniste.
Les troubles de déglutition post extubation ou post trachéotomie peuvent être majorés dans le cas du COVID-19 par le fait qu’un des plus grands facteurs de risque de développer des symptômes est l’âge élevé. Or, les séquelles d’intubation sur une population âgée sont plus importantes en raison de sa fragilité. La reprise d’une alimentation normale sera perturbée s’il existe conjointement au COVID-19 d’autres causes de troubles de déglutition, comme une maladie neuro-dégénérative, un état général et nutritionnel altéré ou un mauvais état bucco-dentaire.
Dans tous les cas, un suivi strict de la déglutition des patients COVID-19 sortant de réanimation doit être effectué, au risque de voir développer chez eux des pneumopathies d’inhalation ou une dénutrition.
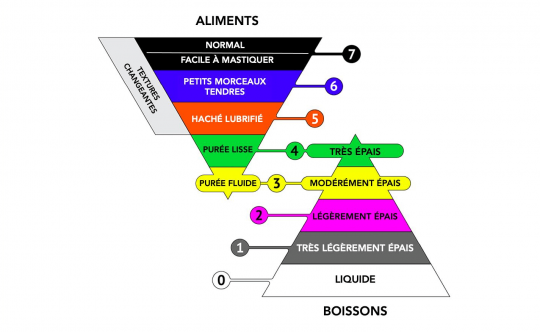
Toutes ces conséquences nécessitent une prise en charge nutritionnelle rapide et adaptée. Il est important de pallier aux risques de dénutrition en proposant à la fois des produits enrichis en protéines et des aliments « facile à manger ».
Nutrisens propose des Compléments Nutritionnels Oraux enrichis en protéines (sous forme de biscuits, crèmes, boissons, compotes) mais également une large gamme de plats cuisinés mixés et d’eaux gélifiées pour l’hydratation quotidienne.
« Les troubles de la déglutition postintubation et trachéotomie » D. Robert, 0409-Reanimation-Vol13-N6-7-p417_430
« Principes de prise en charge orthophonique post-intubation » Formation e-learning ORAVOICE avril 2020 www.oravoice.fr
« Syndrome de Tapia après intubation orotrachéale » Jérôme Danklou, Pierre Duysinx, Anne-Michèle Clerdain, Didier Martin, Colette Franssen, SFAR, 2017