Dénutrition et personnes âgées
Les personnes âgées peuvent être fragilisées, et représentent une cible majeure de risque de dénutrition.
Afin d’aborder la dénutrition chez la personne âgée, il est important d’analyser la situation selon 2 axes :
- Les différentes situations pouvant générer une fragilité
- Les différents lieux de la prise en charge de la dénutrition
La fragilité, quelles sont les causes ?
Au-delà de 65 ans, les chiffres montrent une augmentation des facteurs de risque de fragilité dont les causes sont la survenue d’une maladie chronique (hypertension, diabète, …), le cancer, les modifications des habitudes de vie, …
Cette fragilité a pour conséquence une perte de mobilité, des risques de chutes, un isolement social, une perte d’appétit, …
Le webinar du 12 novembre 2020 s’intitulant « Bilan nutritionnel à destination des retraités en sortie d’hospitalisation » proposé par la CNAV de l’île de France, a présenté quelques chiffres intéressants.
L’âge moyen d’un retraité fragilisé par une hospitalisation est de 78 ans. Ces bilans, réalisés par des diététiciens d’une durée de 3 mois, ont permis de mettre en évidence que sur 99 retraités : 23 % étaient « dénutris » et 48 % « à risque ».
Ce suivi nutritionnel a ainsi amélioré l’état nutritionnel de 67% des personnes identifiées dénutries et 57% identifiées comme « à risque ».
Comment prendre en charge la dénutrition chez la personne âgée ?
Il est important de distinguer la personne âgée en EHPAD, à l’hôpital et au domicile. Cette distinction est d’ailleurs reprise dans le webinar du 16 novembre organisé par le collectif, intitulé « Dénutrition et Personnes Agées ».
Animé par 3 expertes (Dr Cloarec Blanchard, Pr Agathe Raynaud Simon et Dr Jean Baptiste), il est rappelé de manière générale, l’importance de proposer une alimentation enrichie en protéines et en calories pour pallier aux risques de dénutrition.
-
La dénutrition à domicile
Pr Agathe Raynaud Simon a montré que l’alimentation était un sujet important dans la prise en soin, mais elle a rappelé aussi que c’était un sujet intime qui touche la culture et les habitudes de vie.
Après la spirale de la dénutrition, il est question de « spirale d’affaiblissement » !
Les facteurs de risque de la dénutrition sont la perte d’appétit, l’alimentation monotone, la perte de poids, le handicap et une mauvaise hygiène bucco-dentaire. Vous retrouverez toutes les informations dans cette vidéo réalisée par le gérond’if à destination des aidants à domicile :
La prévention est un acte majeur à ne pas sous-estimer. Afin d’obtenir l’adhésion des personnes âgées, Pr Raynaud Simon suggère de les intégrer dans les prises de décisions, de les rendre acteur de leur santé.
Dans cette démarche, les diététiciens libéraux ont une place importante et centrale pour à la fois transmettre les bonnes pratiques alimentaires et à la fois pour accompagner et suivre la dénutrition à domicile. Nutrisens a pour cela développé son réseau NutriD, réseau de diététiciens pour assurer le suivi nutritionnel des personnes dénutries.
-
La dénutrition en EHPAD
Dans ce webinar, Dr Laure Cloarec Blanchard suggère que la prise en charge doit se recentrer sur les 2 repas appréciés des résidents : le petit déjeuner et le déjeuner. Ce sont les repas les mieux consommés de la journée. Elle s’appuie sur l’étude Maison Gourmande et Responsable, portant son analyse sur 500 EHPAD, qui démontre un gaspillage alimentaire élevé au dîner.
Présenter l’alimentation comme un soin est un axe majeur qui doit repositionner le cuisinier au cœur de l’établissement. L’enrichissement des plats doit être partagé et validé entre les équipes de cuisine et de soins. Des solutions existent pour faciliter cette réalisation tout en assurant des recettes gourmandes et variées : concentrés de protéines, gamme Fortesens.
Dr Cloarec Blanchard rappelle que le plaisir passe par la qualité dans l’assiette et le fait de proposer du choix. Mme Michèle Delaunay a d’ailleurs repris ce propos lors du webinar du 17 novembre sur « Comment prévenir la dénutrition » animé par Pr Eric Fontaine.
Elle a positionné le chef de cuisine comme un véritable maître de cérémonie qui doit faire de ce moment un temps de convivialité et de plaisir. Elle a rappelé que le repas est un repère de la journée.
Il n’est pas sans rappeler qu’une alimentation plaisir passe aussi par une bonne santé buccodentaire. Dr Joseph John Baranes, dans ce même webinar du 17 novembre avec Eric Fontaine, nous rappelle qu’elle joue un rôle clé dans la vie sociale et dans l’estime de soi.
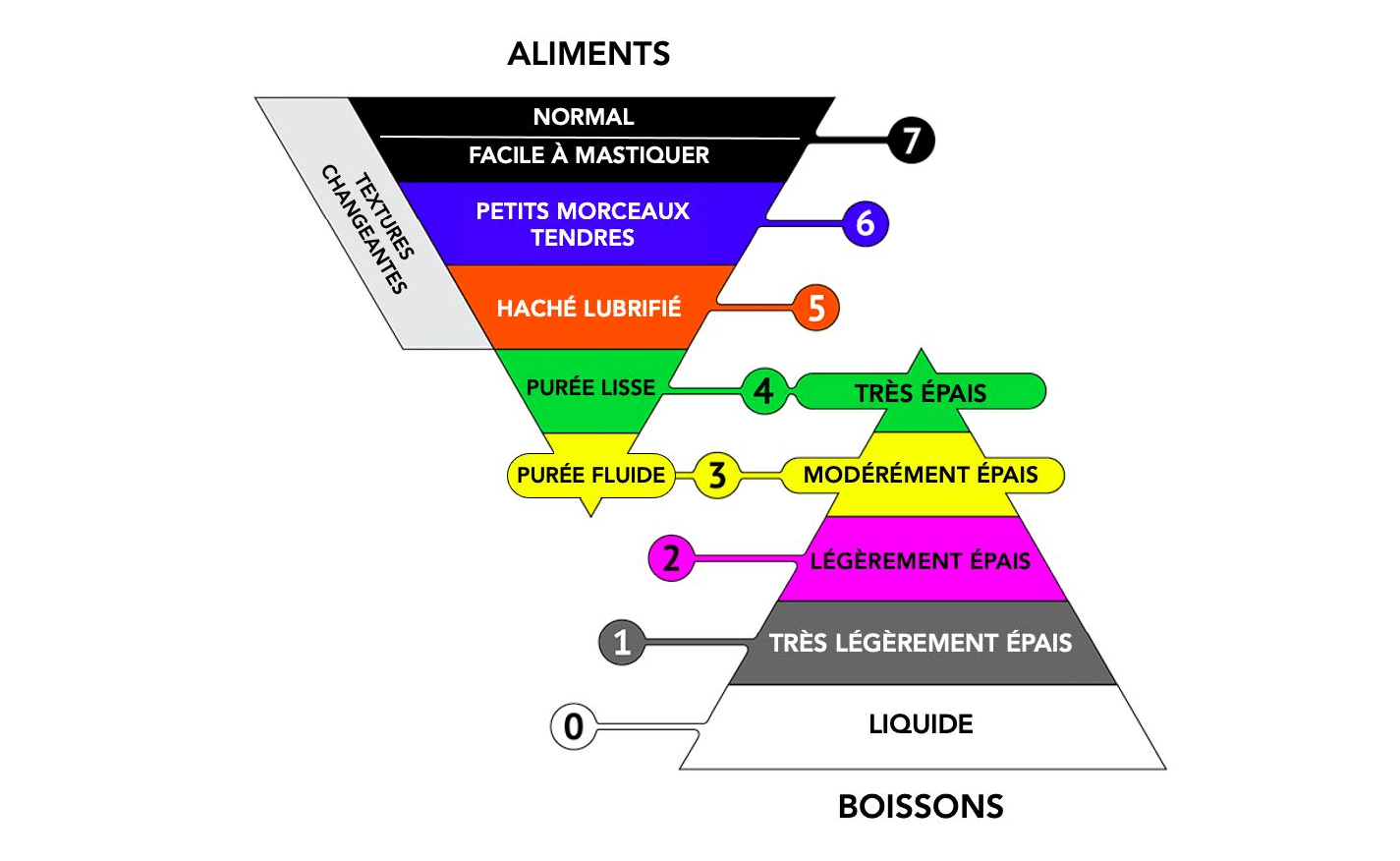
Il nous alerte sur l’état buccodentaire des séniors en France. Il ne doit pas y avoir de résignation de la part des familles, des personnes âgées ou du personnel des EHPAD. Il existe des solutions. Il est donc nécessaire de former de l’intérêt de ces bilans dentaires et de proposer une alimentation adaptée le cas échéant : plats hachés/mixés notamment.
Enfin dans un webinar diffusé le 19 novembre sur « Dénutrition en EHPAD : Comprendre, prévenir, agir » organisé par Silverfourchette et la Mutualité française, on apprend par la diététicienne Laure Soulez Larivière que la qualité relationnelle agit pour 30% sur la prise alimentaire.
-
La dénutrition à l’hôpital
La qualité des repas servis à l‘hôpital est un sujet qui interpelle les professionnels depuis plusieurs années : l’avis n°78 du CNA « Alimentation en milieu hospitalier », tout d’abord, sortit en 2017, puis récemment en 2020, les recommandations de la SFNCM et de l’AFDN sur « Recommandations sur les alimentations en établissements de santé ».
Dr Luce Jean Baptiste rappelle qu’il y a plusieurs étapes dans la prise en charge de la dénutrition à l’hôpital. Elle insiste sur l’importance d’évaluer le poids et l’IMC mais également d’évaluer les consommations alimentaires. Elle s’appuie ainsi sur l’arbre décisionnel de la SFNCM.
Elle souhaite que, comme pour les soins, l’alimentation puisse être personnalisée même si cette personnalisation demande une organisation dans les équipes et des moyens humains.
L’évaluation des consommations passe aussi par l’évaluation de l’appétit de façon à prévenir les risques de dénutrition. Pour cela, vous pouvez utiliser l’outil PARAD qui a été créé par Pr Agathe Raynaud Simon et qui est distribué par Nutrisens.
En conclusion, la prise en charge de la dénutrition, qu’elle soit préventive ou curative, nécessite une action et une coordination pluridisciplinaire. Ainsi, dans le webinar du 19 novembre, Didier Girard, ingénieur en restauration collective, a donné les différentes étapes pour mener à bien la conduite d’un projet : constituer une équipe pluridisciplinaire, maitriser la règlementation, se fixer des indicateurs de suivi et mettre en place un rétro-planning pour atteindre les objectifs du projet.
On comprend donc qu’une bonne prise en charge de la dénutrition nécessite l’implication de tout le personnel et un pilotage fort de la part du directeur d’établissements.