Cancer des voies biliaires : état des connaissances
Définition : qu’est-ce qu’un cancer des voies biliaires ?
Les voies biliaires font partie de l’appareil digestif. Leur rôle est d’acheminer la bile depuis le foie, jusqu’à l’intestin grêle. Les voies biliaires sont constituées de la vésicule biliaire (qui emmagasine la bile, la concentre, puis la libère dans le duodénum) et des canaux biliaires (qui relient le foie, la vésicule biliaire et le duodénum).
Le cancer des voies biliaires fait donc partie des cancers digestifs au même titre que le cancer de l’œsophage, le cancer de l’estomac, le cancer du foie, le cancer du pancréas ou encore le cancer du côlon.
Le cancer des voies biliaires est un terme générique qui comprend :
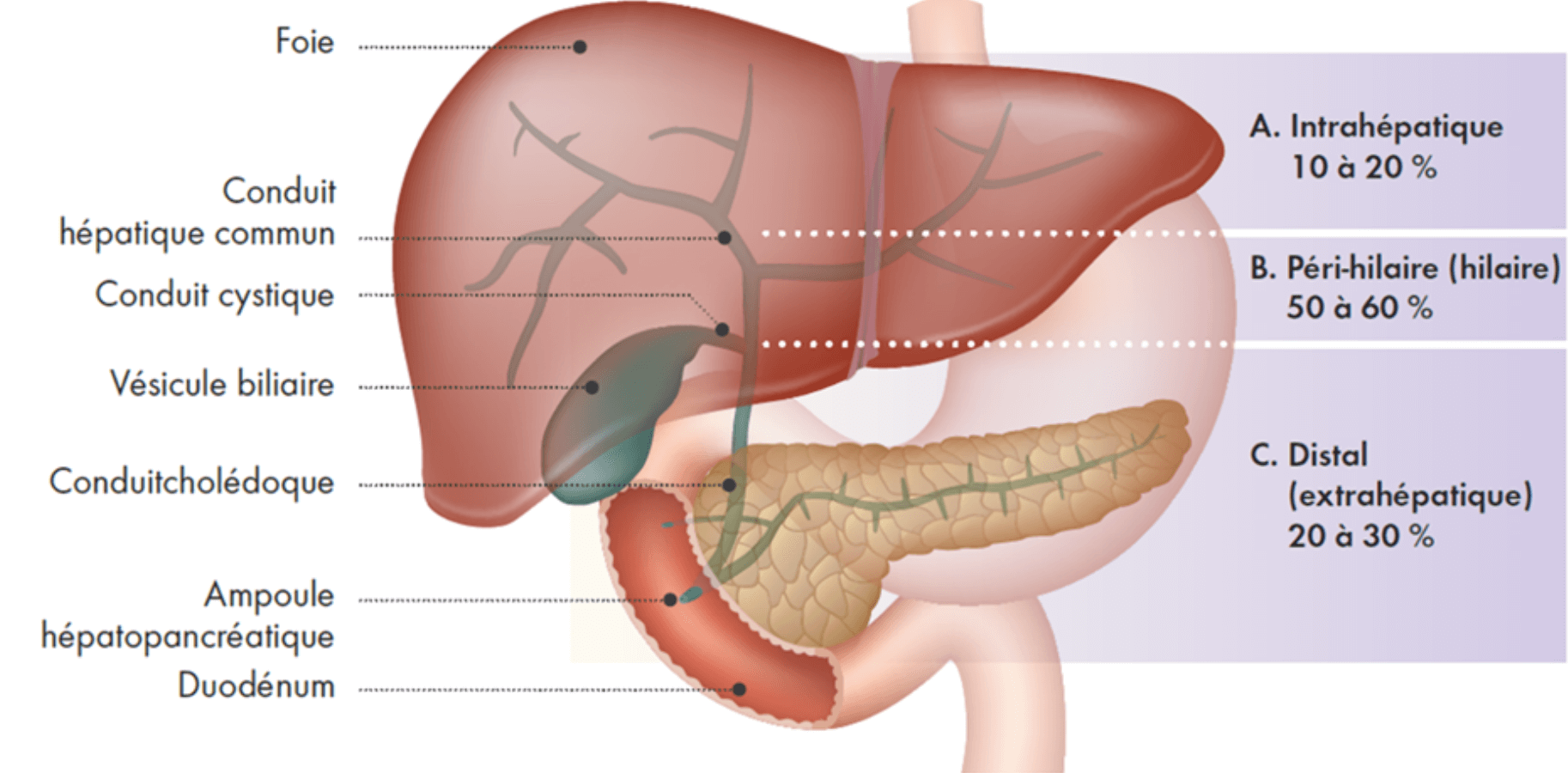
- le cholangiocarcinome, lui-même classé en trois sous-types distincts en fonction de sa localisation (cf. figure 1) :
- intrahépatique (dans les voies biliaires à l’intérieur du foie) ;
- péri-hilaire ou hilaire (juste à l’extérieur du foie, à la jonction des conduits hépatiques gauche et droit) ;
- distal/extra hépatique (dans le conduit cholédoque à l’extérieur du foie, à partir de la fin du conduit cystique) ;
- le cancer de la vésicule biliaire ;
- les ampullomes vatériens qui sont des tumeurs rares de l’ampoule de Vater qui est la région anatomique où se réunissent le canal cholédoque, qui évacue la bile, et le canal de Wirsung qui écoule les sucs digestifs du pancréas.
Les cancers des voies biliaires sont peu fréquents. En France, pour l’année 2018, le nombre estimé de nouveaux cas de cancer de la vésicule ou des voies biliaires était de 2 965 dont 1 533 chez les hommes et 1 432 chez les femmes. Ils représentent environ 3 % des cancers digestifs. Leur incidence est en augmentation, notamment pour les cholangiocarcinomes intrahépatiques chez les hommes.
Signes et Symptômes d’un cancer des voies biliaires
A un stade précoce, les cancers des voies biliaires sont généralement asymptomatiques ou déclenchent des symptômes non spécifiques et facilement attribuables à d’autres affections. Le développement de symptômes peut donc survenir à un stade assez avancé de la maladie, lorsque la tumeur est volumineuse et responsable de compression des canaux biliaires importants, obstruant ainsi l’écoulement de la bile, du foie vers l’intestin grêle.
Les symptômes spécifiques les plus courants sont un jaunissement de la peau, des muqueuses et du blanc des yeux (appelé ictère ou jaunisse), des selles de couleur claire ou encore un assombrissement de l’urine.
On peut citer d’autres symptômes non spécifiques, comme une perte de poids non expliquée, une perte d’appétit (anorexie), des nausées, de la fièvre, des douleurs abdominales, des démangeaisons, des sensations de malaise ou de fatigue.
A noter que les personnes qui présentent un cholangiocarcinome extra hépatique présentent généralement un ictère indolore, des démangeaisons et des changements de la couleur de l’urine et des selles, alors que les patients atteints de cholangiocarcinome intrahépatique présentent plus souvent des douleurs abdominales et des signes non spécifiques.
Causes et facteurs de risque du cancer des voies biliaires
Le risque de développer un cancer des voies biliaires augmente avec l’âge. Ces types de cancer apparaissent principalement chez des personnes qui ont plus de 65 ans.
Concernant le cancer de la vésicule biliaire, la lithiase vésiculaire (présence de calculs biliaires) est le principal facteur de risque. A noter que le risque augmente avec la taille des calculs biliaires, en particulier pour des calculs de plus de 30 mm. L’obésité est un autre facteur de risque pour cette pathologie, parmi lesquels ont peut aussi citer la consommation de tabac et d’alcool.
Les ampullomes vatériens peuvent aussi être associés à une lithiase biliaire, à une polypose rectocolique, ou encore à un syndrome de Gardner.
Le risque de cholangiocarcinome augmente quant à lui avec la présence d’une maladie rare appelée la cholangite sclérosante primitive des voies biliaires qui se caractérise par une atteinte inflammatoire et fibrosante des voies biliaires intra et/ou extra hépatiques. Une malformation congénitale des voies biliaire représente aussi un facteur de risque reconnu (par exemple la maladie de Caroli), tout comme une maladie hépatique avancée, telle qu’une cirrhose ou une infection par l’hépatite B ou C.
Enfin, les personnes atteintes d’une maladie chronique (telle que le diabète de type 2 ou la stéatose hépatique non alcoolique) ou encore celles exposées à des toxines environnementales (telles que l’amiante) sont aussi plus à risque de développer un cancer des voies biliaires.
Dépistage et diagnostic d’un cancer des voies biliaires
Le diagnostic d’un cancer des voies biliaires est très difficile à réaliser, en particulier en raison de l’absence de symptômes spécifiques aux stades précoces ou encore de la complexité à obtenir des biopsies au vu de l’emplacement des cellules cancéreuses.
En cas de soupçon d’un cancer des voies biliaires, il est important pour le médecin d’obtenir tout d’abord l’ensemble des antécédents médicaux de santé et des antécédents familiaux et de faire un examen physique complet. Des analyses de sang peuvent être réalisées pour évaluer la fonction hépatique et les biomarqueurs du cancer ou pour identifier d’éventuelles maladies sous-jacentes (cholangite, infection à hépatite B ou C, maladie hépatique).
Si ces tests indiquent une maladie du foie ou des voies biliaires, le patient devra passer un ou plusieurs examens supplémentaires, tels que :
- des examens d’imagerie non invasifs : échographie, scanner, imagerie par résonance magnétique (IRM) classique ou spécialisée (cholangiopancréatographie par résonance magnétique) ;
- une endoscopie (écho-endoscopie ou cholangiopancréatographie rétrograde endoscopique avec injection d’un produit de contraste à l’intérieur des voies biliaires) ;
- une cholangiographie transhépatique percutanée qui permet de réaliser des biopsies (prélèvement d’un échantillon de tissu).
Une fois le diagnostic de cancer réalisé, il est nécessaire de déterminer le stade du cancer avec le système TNM qui indique la Tumeur principale, l’étendue éventuelle aux ganglions (Nodes) et la présence potentielle de Métastases (propagation du cancer dans d’autres organes ou régions du corps).
Traitement et évolution d’un cancer des voies biliaires
Le choix du type de prise en charge médicale dépend du stade du cancer, de sa localisation exacte, de l’état de santé général ou encore de l’âge du patient.
La chirurgie (résection chirurgicale) est le traitement de référence d’un cancer des voies biliaires ; il est le seul potentiel traitement curatif. Cependant, seulement 20 à 30 % des patients atteints peuvent subir une intervention chirurgicale. La chimiothérapie peut être préconisée comme traitement adjuvant postopératoire ; elle réduit le risque de récidive et améliore la survie des patients.
En cas d’impossibilité d’intervention chirurgicale, les autres traitements seront la chimiothérapie, la radiothérapie, les traitements médicamenteux ciblés ou immunologiques.
Suivi après un traitement du cancer des voies biliaires
Après un traitement d’un cancer des voies biliaires ayant pu engendrer la perte totale ou partielle de la vésicule biliaire ou d’autres organes comme le foie ou le pancréas, il est courant que les patients présentent des difficultés à manger ou à digérer (en particulier les aliments gras). Les troubles nutritionnels affectent la qualité de vie du patient ; ils peuvent être une perte d’appétit, des nausées, des vomissements, des douleurs abdominales, des diarrhées, ou encore une augmentation des gaz ou des ballonnements.
Après une chirurgie, une malabsorption des acides biliaires peut survenir, ainsi qu’une prolifération bactérienne de l’intestin grêle (SIBO : Small Intestinal Bacterial Overgrowth). Un traitement de remplacement des enzymes pancréatiques peut s’avérer nécessaire en cas d’ablation d’une grande partie du pancréas.
Un suivi par un professionnel de santé spécialisé en nutrition est important pour aider les patients pendant et après un traitement d’un cancer des voies biliaires. D’autres soins de support peuvent s’avérer nécessaires, par exemple un soutien psychologique.
En France, en 2018, la survie nette standardisée à 5 ans après un cancer des voies biliaires était de 22 %, tant chez l’homme que chez la femme. L’espérance de vie après ce type de cancer est néanmoins variable entre les personnes en fonction de l’état général du patient, de son âge et de facteurs liés à la tumeur, en particulier son grade et sa localisation précise, le facteur le plus déterminant étant le stade du cancer au moment du diagnostic. Dans les cas où la tumeur est résécable, les taux de survie à 5 ans demeurent hétérogènes, avec des estimations variant de 15 à 40 % selon les données issues de la littérature scientifique. En l’absence de possibilité chirurgicale, la prise en charge repose principalement sur des soins palliatifs et le pronostic s’aggrave considérablement.
Références
Alsaleh, M., Leftley, Z., Barbera, T.A., Sithithaworn, P., Khuntikeo, N., Loilome, W., Yongvanit, P., Cox, I.J., Chamodol, N., Syms, R.R., Andrews, R.H., Taylor-Robinson, S.D., 2018. Cholangiocarcinoma: a guide for the nonspecialist. IJGM 12, 13–23. https://doi.org/10.2147/IJGM.S186854
AMMF – The Cholangiocarcinoma Charity, 2023. Introduction au cholangiocarcinome. Une ressource pédagogique pour les associations de patients.
Banales, J.M., Marin, J.J.G., Lamarca, A., Rodrigues, P.M., Khan, S.A., Roberts, L.R., Cardinale, V., Carpino, G., Andersen, J.B., Braconi, C., Calvisi, D.F., Perugorria, M.J., Fabris, L., Boulter, L., Macias, R.I.R., Gaudio, E., Alvaro, D., Gradilone, S.A., Strazzabosco, M., Marzioni, M., Coulouarn, C., Fouassier, L., Raggi, C., Invernizzi, P., Mertens, J.C., Moncsek, A., Ilyas, S.I., Heimbach, J., Koerkamp, B.G., Bruix, J., Forner, A., Bridgewater, J., Valle, J.W., Gores, G.J., 2020. Cholangiocarcinoma 2020: the next horizon in mechanisms and management. Nat Rev Gastroenterol Hepatol 17, 557–588. https://doi.org/10.1038/s41575-020-0310-z
Bibby, N., Griffin, O., 2021. Nutritional considerations for the management of the older person with hepato-pancreatico-biliary malignancy. European Journal of Surgical Oncology 47, 533–538. https://doi.org/10.1016/j.ejso.2020.04.024
Cai, S., Sivakumar, S., 2022. The 11th revision of the International Statistical Classification of Disease and Related Health Problems and Cholangiocarcinoma. Hepatobiliary Surg Nutr 11, 276–279. https://doi.org/10.21037/hbsn-22-69
Malka, D., Blanc, J., Boudjema, K., Bretagne-Bignon, A., Coriat, R., de Baère, T., de la Fouchardière C., Dromain C., Edeline J., Gelli M., Horn S., Laurent-Croise V., Lepage C., Lièvre A., Lopez A., Meilleroux J., Manfredi S., Neuzillet C., Prat F., Rosmorduc O., Roth G., Sa Cunha A., Sarabi M., Verlingue L., 2022. Cancer des voies biliaires. Thésaurus National de Cancérologie Digestive.
Rimassa, L., Khan, S., Koerkamp, B.G., Roessler, S., Andersen, J.B., Raggi, C., Lleo, A., Nault, J.-C., Calderaro, J., Gabbi, C., Kather, J.N., Banales, J.M., Bargellini, I., Morement, H., Krawczyk, M., Farazi, P.A., Carpino, G., Avila, M.A., Saborowski, A., Cardinale, V., Braconi, C., Macias, R.I.R., 2025. Mapping the landscape of biliary tract cancer in Europe: challenges and controversies. The Lancet Regional Health – Europe 50. https://doi.org/10.1016/j.lanepe.2024.101171
Roth, G.S., Verlingue, L., Sarabi, M., Blanc, J.F., Boleslawski, E., Boudjema, K., Bretagne-Bignon, A.L., Camus-Duboc, M., Coriat, R., Créhange, G., De Baere, T., de la Fouchardière, C., Dromain, C., Edeline, J., Gelli, M., Guiu, B., Horn, S., Laurent-Croise, V., Lepage, C., Lièvre, A., Lopez, A., Manfredi, S., Meilleroux, J., Neuzillet, C., Paradis, V., Prat, F., Ronot, M., Rosmorduc, O., Cunha, A.S., Soubrane, O., Turpin, A., Louvet, C., Bouché, O., Malka, D., 2024. Biliary tract cancers: French national clinical practice guidelines for diagnosis, treatments and follow-up (TNCD, SNFGE, FFCD, UNICANCER, GERCOR, SFCD, SFED, AFEF, SFRO, SFP, SFR, ACABi, ACHBPT). European Journal of Cancer 202. https://doi.org/10.1016/j.ejca.2024.114000
Vithayathil, M., Khan, S.A., 2022. Current epidemiology of cholangiocarcinoma in Western countries. Journal of Hepatology 77, 1690–1698. https://doi.org/10.1016/j.jhep.2022.07.022
Vogel, A., Bridgewater, J., Edeline, J., Kelley, R.K., Klümpen, H.J., Malka, D., Primrose, J.N., Rimassa, L., Stenzinger, A., Valle, J.W., Ducreux, M., 2023. Biliary tract cancer: ESMO Clinical Practice Guideline for diagnosis, treatment and follow-up. Annals of Oncology 34, 127–140. https://doi.org/10.1016/j.annonc.2022.10.506
cette semaine











